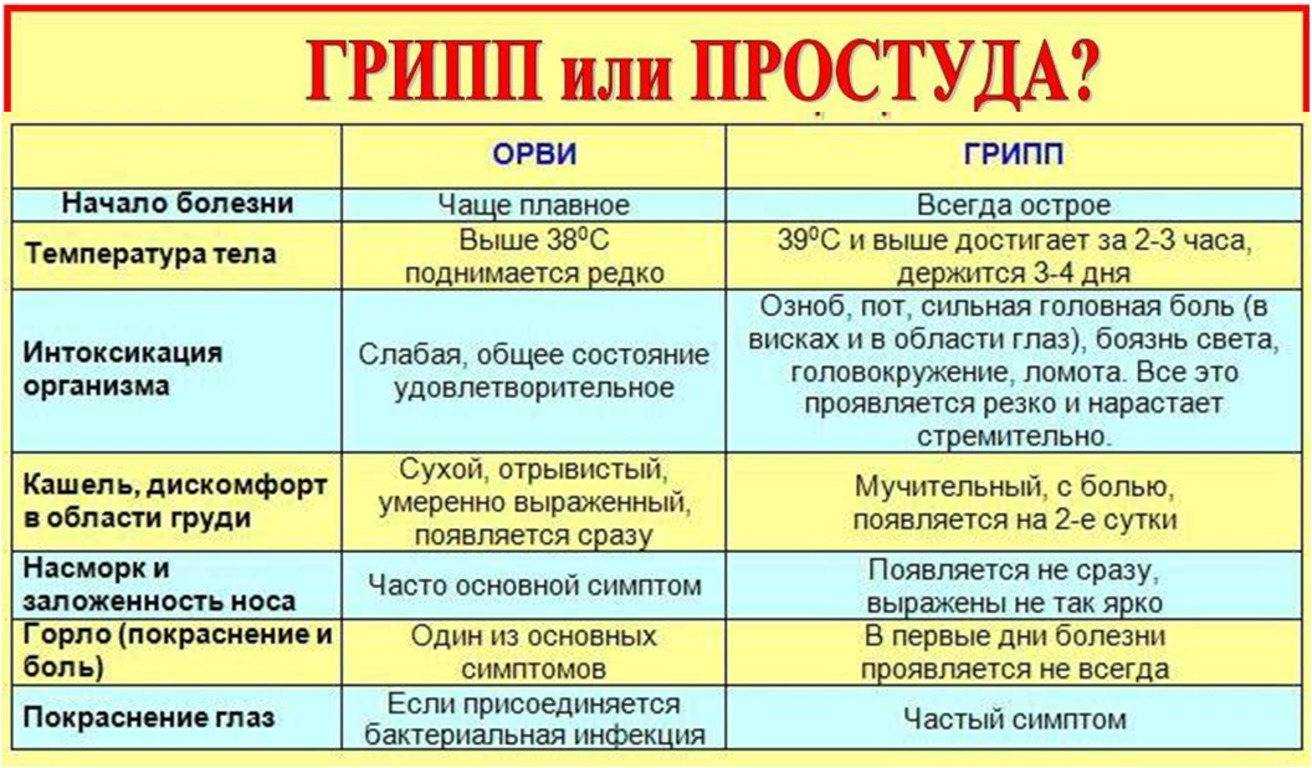
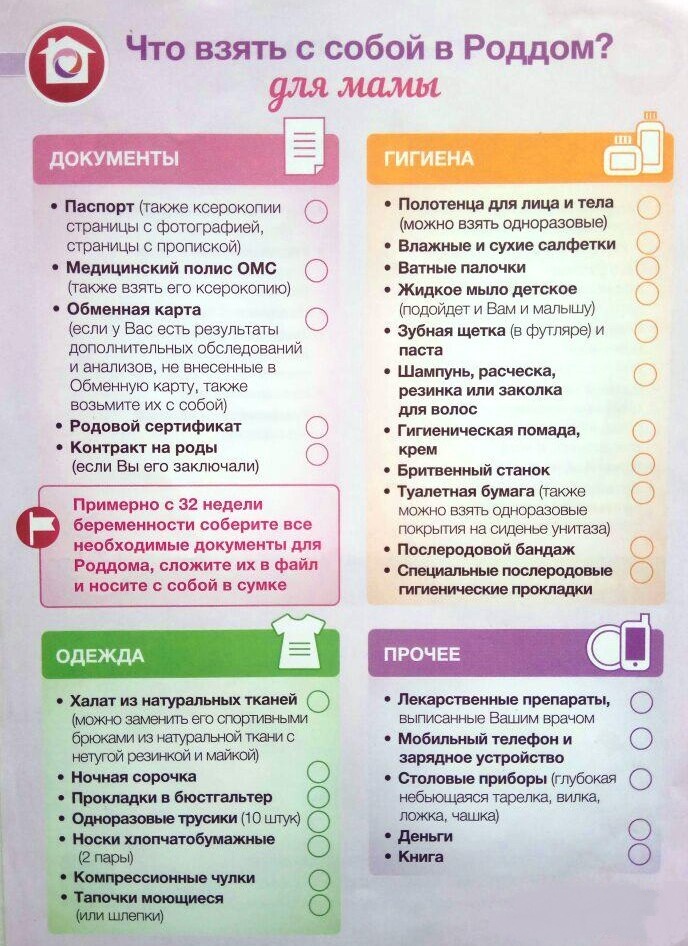
Особенности сосок Philips Avent
Соски Philips Avent разработаны с учетом физиологии младенцев и особенностей их питания. Рассмотрим ключевые характеристики этих сосок:
- Изготовлены из мягкого силикона, безопасного для ребенка
- Имеют естественную форму, напоминающую материнскую грудь
- Оснащены антиколиковой системой Airflex
- Доступны разные размеры и скорости потока для разного возраста
- Совместимы с бутылочками Philips Avent серий Natural и Classic+
Благодаря этим особенностям соски Avent обеспечивают комфортное и физиологичное кормление, уменьшая риск колик и срыгиваний.
Виды сосок Philips Avent по возрасту и скорости потока
Компания Philips предлагает несколько видов сосок, подходящих для детей разного возраста:
- Newborn (1 отверстие) — для новорожденных и грудных детей
- Slow Flow (2 отверстия) — от 1 месяца, для более быстрого потока
- Medium Flow (3 отверстия) — от 3 месяцев
- Fast Flow (4 отверстия) — от 6 месяцев
Как выбрать подходящую соску? Ориентируйтесь на возраст и индивидуальные потребности малыша. Начните с медленного потока и постепенно увеличивайте скорость по мере роста ребенка.

Антиколиковая система Airflex: как она работает
Одно из главных преимуществ сосок Philips Avent — антиколиковая система Airflex. Как она функционирует?
- В основании соски расположен односторонний воздушный клапан
- Клапан пропускает воздух в бутылочку, предотвращая образование вакуума
- Это позволяет молоку свободно вытекать со скоростью, контролируемой ребенком
- Система снижает заглатывание воздуха и уменьшает вероятность колик
Благодаря Airflex кормление становится более комфортным и физиологичным для малыша.
Преимущества использования сосок Philips Avent
Почему стоит выбрать соски Avent для кормления ребенка? Рассмотрим основные преимущества:
- Уменьшают риск колик и срыгиваний
- Обеспечивают естественный захват и сосание
- Облегчают переход от груди к бутылочке и обратно
- Позволяют контролировать поток молока
- Изготовлены из безопасных гипоаллергенных материалов
Эти особенности делают кормление более комфортным как для малыша, так и для родителей.
Как правильно подобрать соску Philips Avent
Выбор подходящей соски — важный момент для комфортного кормления. На что обратить внимание при подборе?
- Возраст ребенка — основной ориентир при выборе
- Индивидуальные особенности — некоторым детям нужен более медленный/быстрый поток
- Совместимость с имеющимися бутылочками
- Наличие антиколиковой системы
- Материал изготовления — лучше выбирать силиконовые соски
Правильно подобранная соска обеспечит комфортное кормление и поможет избежать проблем с пищеварением.
Уход и стерилизация сосок Philips Avent
Правильный уход за сосками крайне важен для здоровья малыша. Как ухаживать за сосками Avent?
- Мойте соски после каждого использования теплой водой с мылом
- Стерилизуйте соски перед первым применением и регулярно в дальнейшем
- Используйте специальные стерилизаторы или кипятите соски 5 минут
- Храните чистые соски в закрытом контейнере
- Регулярно проверяйте соски на наличие повреждений и заменяйте при необходимости
Соблюдение этих правил поможет обеспечить гигиеничность кормления и продлить срок службы сосок.
Сравнение сосок Philips Avent с другими брендами
Как соски Avent выглядят на фоне конкурентов? Сравним их с некоторыми популярными брендами:

| Характеристика | Philips Avent | Dr. Brown’s | MAM |
|---|---|---|---|
| Антиколиковая система | Да (Airflex) | Да | Да |
| Материал | Силикон | Силикон | Силикон |
| Разнообразие потоков | 4 варианта | 6 вариантов | 3 варианта |
| Форма соски | Естественная | Удлиненная | Плоская |
Каждый бренд имеет свои особенности, но соски Avent выделяются эффективной антиколиковой системой и естественной формой.
Часто задаваемые вопросы о сосках Philips Avent
Рассмотрим несколько распространенных вопросов о сосках Avent:
- Можно ли стерилизовать соски Avent в микроволновке? Да, при использовании специального стерилизатора для микроволновой печи.
- Как часто нужно менять соски? Рекомендуется менять соски каждые 1-2 месяца или при появлении признаков износа.
- Подходят ли соски Avent для недоношенных детей? Для недоношенных детей лучше использовать специальные соски с очень медленным потоком.
- Можно ли мыть соски в посудомоечной машине? Да, но лучше использовать специальный контейнер для мелких деталей.
Эти ответы помогут родителям лучше разобраться в использовании и уходе за сосками Philips Avent.